Estudos atestam benefício de psilocibina, ayahuasca e LSD para deprimidos

Apenas um dia após a vitória de Joe Biden, a Universidade Johns Hopkins (JHU) ampliou a janela de otimismo com uma boa nova: a psilocibina de cogumelos “mágicos” diminui rapidamente sintomas de depressão, como indicavam estudos preliminares.
A mesma conclusão aparece reforçada com robusto trabalho estatístico da pesquisadora brasileira Nicole Galvão-Coelho, do grupo da Universidade Federal do Rio Grande do Norte (UFRN) que pesquisa ayahuasca. A novidade aqui é a confirmação da presença dos psicodélicos clássicos DMT (presente na ayahuasca) e LSD no rol de potenciais e potentes antidepressivos.
Nunca é demais lembrar que LSD e psilocibina são drogas proibidas, inclusive no Brasil. Aqui, só o uso religioso da ayahuasca está autorizado.
A aplicação desses compostos contra transtornos mentais é ainda experimental, vale dizer, psiquiatras não estão em princípio autorizados a receitá-los. Apesar disso, a descriminalização da psilocibina avança em cidades e estados americanos.
Começando pela notícia sobre psilocibina: não foi o primeiro teste clínico com o composto psicodélico originalmente extraído de fungos Psilocybe, mas foi até aqui o mais promissor, porque randomizado. Ou seja, por ter comparado dois grupos entre os quais participantes foram distribuídos por sorteio.
O novo artigo científico da JHU foi liderado por um bambambã da área, Roland Griffiths, cabeça do Centro para Pesquisa Psicodélica e da Consciência criado na Johns Hopkins há um ano. O trabalho saiu no periódico JAMA Psychiatry, da Associação Médica Americana.
Em 2016 seu grupo já tinha comprovado redução de ansiedade em pessoas com tipos letais câncer. O benefício se mantinha mesmo seis meses após uma única dose alta de psilocibina.
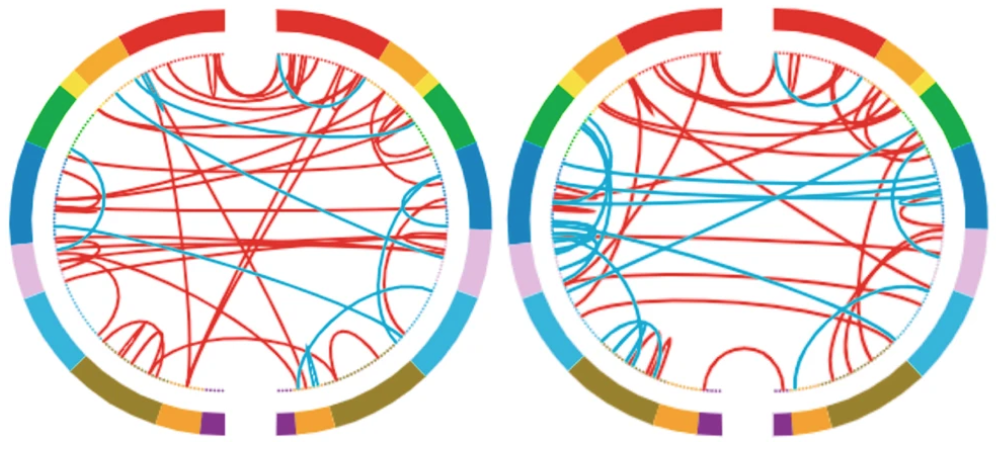
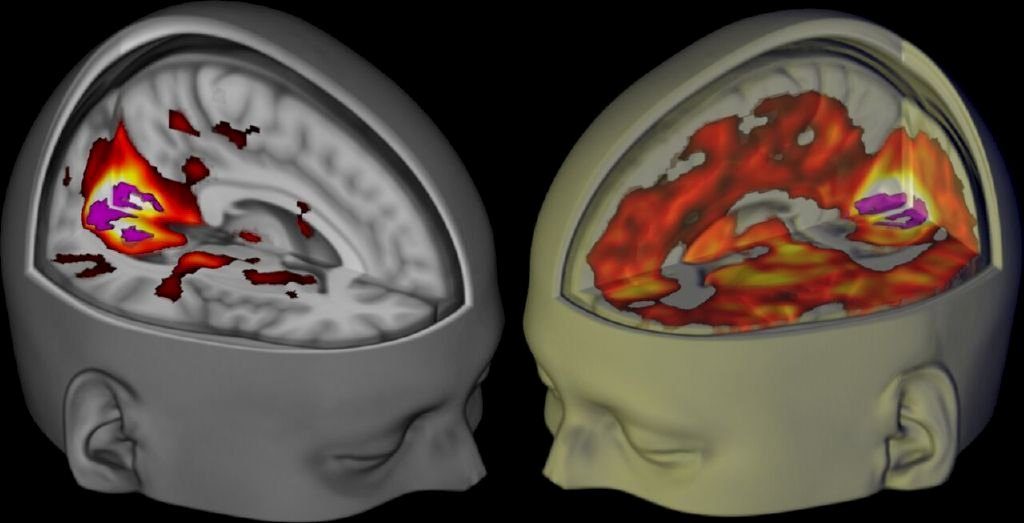
Em fevereiro passado, o mesmo laboratório publicou outro estudo demonstrando que os efeitos emocionais da viagem com a substância dos cogumelos duram sete dias. Além disso, comprovou que novas conexões cerebrais –provável explicação para o efeito antidepressivo– permaneciam um mês depois.
O trabalho mais conhecido sobre psilocibina para depressão partiu da equipe de David Nutt e Robin Carhart-Harris no Imperial College de Londres. Também em 2016, eles publicaram na Lancet Psychiatry bons resultados de um teste com 12 portadores de depressão resistente a tratamento, com redução de sintomas três meses após duas doses de psilocibina ministradas com sete dias de intervalo. No entanto, não houve comparação com outro grupo.
Griffiths e seus colegas inovaram ao distribuir 24 participantes com depressão, aleatoriamente, em dois contingentes. O primeiro foi tratado com psilocibina de imediato, enquanto os outros tiveram de aguardar oito semanas, uma forma de criar uma amostra de controle e, assim, tentar discriminar eventual melhora espontânea de sintomas no período de expectativa do efeito exclusivo da droga.
Constatou-se já no primeiro dia após a dose uma redução nos sintomas de depressão, medidos por questionários e escalas padronizados. Passadas quatro semanas, metade do grupo ainda estava em remissão, com escores insuficientes para diagnóstico de depressão maior –uma surpresa para Griffiths, como ele conta em vídeo divulgado pela JHU (disponível em inglês; há também comunicado em espanhol da universidade).
O pesquisador explica que a depressão maior (categoria usada nos EUA) afeta 10% da população americana. O custo anual para a sociedade americana seria da ordem de US$ 210 bilhões (R$ 1,1 trilhão, o equivalente a 1/7 do PIB brasileiro).
Na avaliação de Griffiths, o estudo veio reforçar a perspectiva de a psilocibina terminar autorizada como medicamento, uma vez que dois grandes grupos (Compass Pathways e Uzona) já se preparam para realizar testes clínicos com vistas à licença para comercialização da FDA, agência de fármacos dos EUA. Mas isso deve demorar 4 a 6 anos, pela sua estimativa.
“Em vez de martelar uma parede, de repente eu estava martelando um prego”, descreve um dos 24 participantes do estudo em outro vídeo divulgado pela JHU (também apenas em inglês). Foi sua maneira de exemplificar a baixa eficácia dos tratamentos a que se submetera por mais de dez anos, sem sucesso real para calar o que chamou de “crítico interior” a paralisá-lo.
O jovem comparou o reset cerebral que experimentou com a psilocibina ao que acontece com argila. A mente do deprimido seria como uma massa de barro seco, com o qual não se consegue moldar nada. A dose psicodélica equivaleria a lhe adicionar água, tornando-a maleável de novo.
Essa neuroplasticidade e a ação anti-inflamatória de psicodélicos como a DMT da ayahuasca são o campo de pesquisa da fisiologista Nicole Galvão-Coelho, da UFRN, que faz atualmente um pós-doutorado na Universidade de Western Sydney (Austrália). Ela informou a este blog que teve mais um artigo sobre o assunto aceito para publicação.
A pesquisadora integrou o grupo de Dráulio Araújo, do Instituto do Cérebro da UFRN, que publicou em 2019 o primeiro teste randomizado controlado por placebo, no mundo, de um psicodélicopara depressão (ayahuasca, no caso). Apesar de pioneiro, o estudo peregrinou por uma dúzia de publicações científicas antes de ser aceito.
O novo trabalho, que sairá no periódico Psychopharmacology, não é pesquisa de laboratório, mas uma meta-análise –artigo que reúne dados de vários estudos experimentais para robustecer a evidência estatística de eficácia para determinados tratamentos. No caso, o benefício de psicodélicos clássicos para quem sofre de depressão.
Galvão-Coelho listou, com seus colegas australianos, 12 testes clínicos sobre efeitos de psilocibina, DMT e LSD em pacientes deprimidos. Em lugar de 1 ou 2 dezenas de participantes, como é usual nesses estudos preliminares com psicodélicos, a amostra reunida abarca 257 pessoas, 124 delas sem sintomas de depressão e 133 com o transtorno mental.
Os critérios de inclusão foram bem restritivos, pois o levantamento só tratou de ensaios clínicos randomizados com grupo de controle baseado em placebo (substância inócua ou dose mínima do composto em teste, incapaz de desencadear viagens psicodélicas). Os artigos da JHU e do Imperial mencionados acima, por exemplo, ficariam de fora.
A coleção encorpada de resultados medidos depois de doses médias e altas de LSD, ayahuasca ou psilocibina vem fortalecer a conclusão: sim, psicodélicos reduzem os sintomas de depressão significativamente, do ponto de vista estatístico, tanto de imediato (3 a 24 horas) quanto em prazo mais largo (16 a 60 dias).
Estima-se que 10% da população brasileira sofra com depressão, mais de 20 milhões de pessoas, contingente que deve aumentar sob a pandemia de Covid-19 e a confusão sanitária comandada por Jair Bolsonaro. Mas elas terão de esperar bem mais que os 4 ou 6 anos previstos por Roland Griffiths para contar com novos antidepressivos, se as pesquisas científicas desprezadas no Brasil seguirem confirmando o potencial dos psicodélicos.
